Ten artykuł ma na celu dostarczenie rodzicom i opiekunom wyczerpujących i wiarygodnych informacji na temat objawów mukowiscydozy u niemowląt. Zrozumienie tych wczesnych sygnałów jest kluczowe dla szybkiej diagnostyki i wdrożenia leczenia, co znacząco wpływa na jakość i długość życia dziecka.
Mukowiscydoza u niemowląt: Kluczowe objawy i znaczenie wczesnej diagnostyki
- Mukowiscydoza to wrodzona choroba genetyczna, dziedziczona, gdy dziecko odziedziczy wadliwy gen od obojga rodziców.
- W Polsce wszystkie noworodki objęte są bezpłatnymi badaniami przesiewowymi w kierunku mukowiscydozy od 2009 roku.
- Główne objawy u niemowląt dotyczą układu pokarmowego (np. niedrożność smółkowa, słabe przybieranie na wadze, stolce tłuszczowe) i oddechowego (przewlekły kaszel, nawracające infekcje).
- Charakterystycznym objawem jest słony pot, wynikający z podwyższonego stężenia chlorków.
- "Złotym standardem" w diagnostyce jest test potowy, uzupełniany badaniami genetycznymi.
- Wczesne rozpoznanie i interwencja są fundamentalne dla poprawy rokowania i jakości życia dziecka.

Twój niepokój jest zrozumiały: Czym jest mukowiscydoza i dlaczego dotyka najmłodszych?
Zapewne szukasz odpowiedzi na nurtujące pytania, a Twój niepokój jest zupełnie naturalny. Mukowiscydoza, znana również jako zwłóknienie torbielowate, to wrodzona, ogólnoustrojowa choroba genetyczna. Jest poważna, ponieważ wpływa na wiele narządów w organizmie, a jej objawy mogą pojawić się już w najwcześniejszym okresie życia. W Polsce częstość jej występowania szacuje się na 1 na około 2500-5000 żywych urodzeń. Poszukiwanie informacji to pierwszy, bardzo ważny krok w zrozumieniu sytuacji i podjęciu odpowiednich działań.
Choroba zapisana w genach: Jak dochodzi do dziedziczenia mukowiscydozy?
Mukowiscydoza jest chorobą dziedziczoną w sposób autosomalny recesywny. Co to oznacza w praktyce? Aby dziecko zachorowało, musi odziedziczyć dwie kopie wadliwego genu CFTR jedną od matki i jedną od ojca. Rodzice, którzy posiadają tylko jedną wadliwą kopię genu, są nosicielami i zazwyczaj nie mają żadnych objawów choroby, ale mogą przekazać ten gen swojemu potomstwu. Jeśli oboje rodzice są nosicielami, istnieje 25% szansy, że ich dziecko zachoruje na mukowiscydozę, 50% szansy, że będzie nosicielem, i 25% szansy, że odziedziczy dwie prawidłowe kopie genu.
Kluczowe informacje o badaniach przesiewowych noworodków w Polsce
W Polsce mamy to szczęście, że od lipca 2009 roku wszystkie noworodki są objęte bezpłatnym programem badań przesiewowych w kierunku mukowiscydozy. To niezwykle ważne, ponieważ pozwala na wykrycie choroby, zanim pojawią się pełne objawy kliniczne. Badanie zazwyczaj wykonuje się w 3. dobie życia dziecka. Polega ono na pobraniu kilku kropel krwi z pięty noworodka na specjalną bibułę. Następnie analizuje się stężenie immunoreaktywnej trypsyny (IRT). Jeśli wynik jest nieprawidłowy, z tej samej próbki krwi wykonuje się dodatkowe badanie genetyczne, aby potwierdzić obecność mutacji w genie CFTR. Dzięki temu systemowi, wiele dzieci otrzymuje diagnozę bardzo wcześnie, co umożliwia szybkie wdrożenie leczenia i znacząco poprawia ich rokowanie.

Objawy ze strony układu pokarmowego: Co powinno zwrócić Twoją uwagę w pieluszce i podczas karmienia?
Objawy ze strony układu pokarmowego są jednymi z najczęstszych i często najbardziej widocznych u niemowląt z mukowiscydozą. Warto bacznie obserwować wszelkie sygnały związane z trawieniem i wypróżnianiem, ponieważ mogą one dostarczyć cennych wskazówek diagnostycznych. Pamiętaj, że Twoja uważność jest kluczowa.
Brak przyrostu wagi mimo dobrego apetytu: Najważniejszy sygnał alarmowy
Jednym z najbardziej niepokojących objawów, który powinien zwrócić uwagę każdego rodzica, jest słabe przybieranie na wadze lub nawet jej utrata, mimo że dziecko ma dobry, a czasem nawet wzmożony apetyt. Dzieje się tak z powodu niewydolności zewnątrzwydzielniczej trzustki. Gęsty śluz, charakterystyczny dla mukowiscydozy, blokuje przewody trzustkowe, uniemożliwiając enzymom trawiennym dotarcie do jelit. W rezultacie organizm nie jest w stanie prawidłowo trawić i wchłaniać składników odżywczych, zwłaszcza tłuszczów, co prowadzi do niedożywienia.
Stolce tłuszczowe: Jak wyglądają i dlaczego są objawem problemów z trzustką?
Jeśli zauważysz, że stolce Twojego niemowlęcia są obfite, cuchnące, o jasnym zabarwieniu, połyskliwej, tłustej konsystencji, to może być to sygnał alarmowy. Często opisuje się je jako "pływające" w wodzie i trudne do sprania z pieluszki. Te tzw. stolce tłuszczowe (steatorrhoea) są bezpośrednim wynikiem niewystarczającego trawienia tłuszczów z powodu braku enzymów trzustkowych. Niestrawione tłuszcze przechodzą przez jelita i są wydalane, co dodatkowo przyczynia się do słabego przybierania na wadze.
Niedrożność smółkowa: Gdy pierwszy stolec nie pojawia się na czas
Niedrożność smółkowa to jeden z najwcześniejszych i najbardziej charakterystycznych objawów mukowiscydozy, występujący u około 10-20% noworodków z tą chorobą. Polega na tym, że bardzo gęsta i lepka smółka (pierwszy stolec) blokuje jelita dziecka. Objawy niedrożności smółkowej pojawiają się zazwyczaj w pierwszych 24-48 godzinach życia i obejmują wzdęcia brzucha, wymioty (często z domieszką żółci) oraz całkowity brak oddawania stolca. Jest to sytuacja wymagająca natychmiastowej interwencji medycznej.
Wzdęty brzuszek, gazy i nawracające bóle: Inne symptomy, których nie wolno ignorować
Oprócz wymienionych, istnieją inne objawy ze strony układu pokarmowego, które choć mniej specyficzne, również wymagają uwagi. Należą do nich: przedłużająca się żółtaczka noworodkowa, która utrzymuje się dłużej niż standardowo, oraz wypadanie odbytnicy. To ostatnie, choć może brzmieć niepokojąco, zdarza się u około 20% dzieci z mukowiscydozą i jest spowodowane osłabieniem tkanek oraz przewlekłym wysiłkiem podczas defekacji. Każdy z tych symptomów, zwłaszcza w połączeniu z innymi, powinien skłonić do konsultacji z lekarzem.

Symptomy z układu oddechowego: Czy kaszel u niemowlaka to zawsze zwykłe przeziębienie?
Objawy ze strony układu oddechowego u niemowląt z mukowiscydozą bywają często mylone ze zwykłymi infekcjami, takimi jak przeziębienie czy zapalenie oskrzeli. Kluczowa różnica polega jednak na ich przewlekłym i nawracającym charakterze. Ważne jest, aby pamiętać, że nie każdy kaszel u niemowlaka to tylko chwilowa dolegliwość.
Uporczywy i mokry kaszel: Kiedy staje się powodem do niepokoju?
Kaszel w mukowiscydozie jest bardzo charakterystyczny. Początkowo może być suchy, ale z czasem staje się wilgotny, produktywny, z odkrztuszaniem gęstej, lepkiej wydzieliny. Jest to jeden z pierwszych objawów ze strony układu oddechowego. Jeśli kaszel u Twojego niemowlęcia utrzymuje się przez długi czas, jest intensywny i towarzyszy mu odkrztuszanie trudnej do usunięcia flegmy, powinien to być powód do niepokoju i skłonić Cię do wizyty u lekarza.
Nawracające zapalenia oskrzeli i płuc: Dlaczego Twoje dziecko ciągle choruje?
Dzieci z mukowiscydozą są szczególnie narażone na nawracające zapalenia oskrzeli i płuc, które często trudno się leczą. Gęsty, lepki śluz zalegający w drogach oddechowych stanowi idealne środowisko dla rozwoju bakterii i wirusów. Ten śluz utrudnia również prawidłowe funkcjonowanie rzęsek, które odpowiadają za usuwanie patogenów. W rezultacie, dziecko może chorować znacznie częściej niż jego rówieśnicy, a infekcje te mogą być bardziej nasilone i długotrwałe.
Świszczący oddech i duszności: Objawy wymagające pilnej uwagi
Jeśli zauważysz u swojego niemowlęcia świszczący oddech, słyszalny zwłaszcza podczas wydechu, lub objawy duszności, takie jak przyspieszony oddech, zaciąganie międzyżebrzy czy widoczne zmęczenie podczas oddychania, jest to sygnał, który wymaga pilnej uwagi medycznej. Te symptomy wskazują na poważne problemy z drożnością dróg oddechowych i mogą świadczyć o zaawansowaniu choroby. W takiej sytuacji niezwłocznie skontaktuj się z lekarzem.
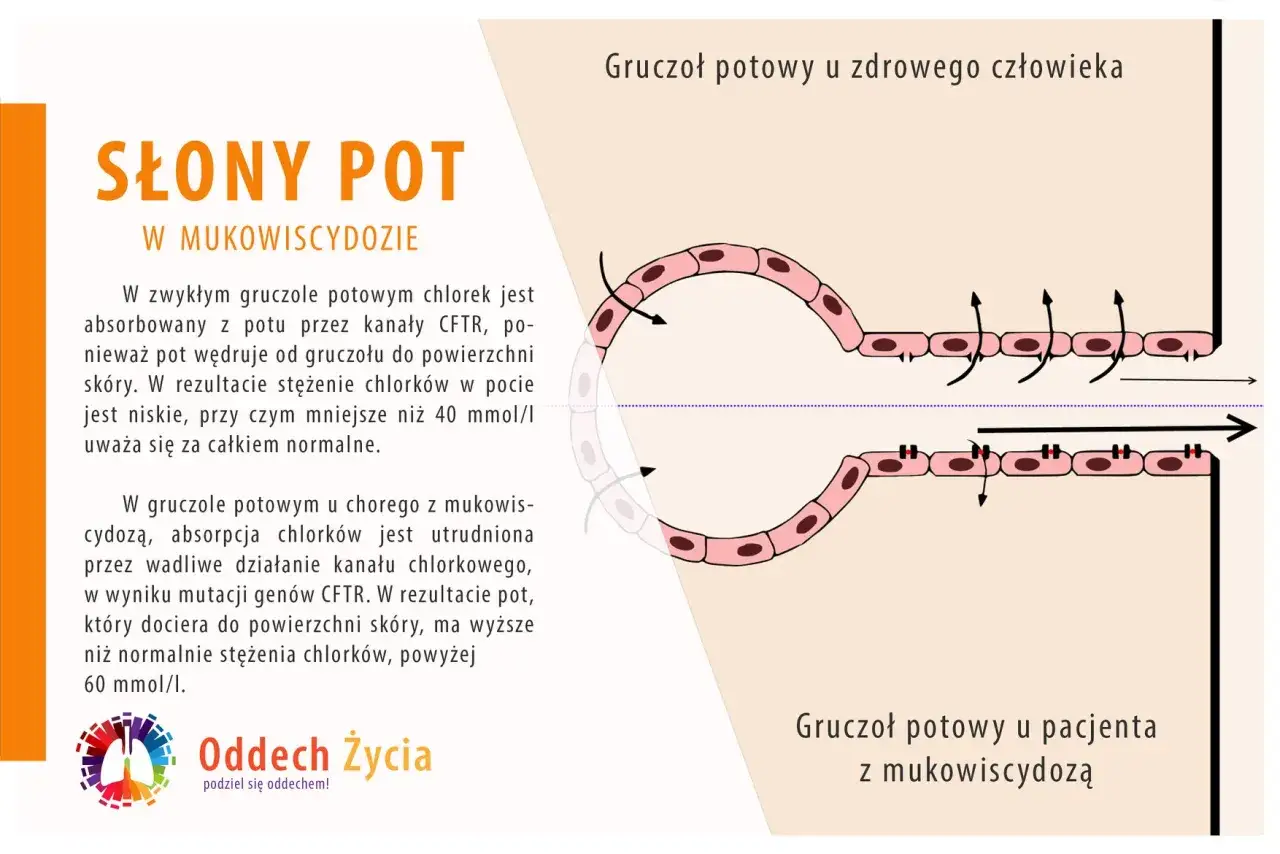
„Słone pocałunki”: Najbardziej znany objaw mukowiscydozy i co on oznacza?
Wśród wszystkich objawów mukowiscydozy, jeden jest szczególnie charakterystyczny i często zauważany przez rodziców to tak zwane "słone pocałunki". Jest to jeden z najbardziej znanych sygnałów choroby, który może intuicyjnie wzbudzić niepokój.
Dlaczego skóra dziecka chorego na mukowiscydozę jest słona?
Skóra dziecka chorego na mukowiscydozę jest słona w smaku z bardzo konkretnego powodu: w jego pocie występuje podwyższone stężenie chlorków. Jest to wynik nieprawidłowego działania białka CFTR, które odpowiada za transport jonów chlorkowych przez błony komórkowe. W gruczołach potowych, zamiast wchłaniać chlorek z powrotem do organizmu, jest on wydalany wraz z potem w nadmiernych ilościach. W dawnych czasach, zanim poznano mechanizmy choroby, mówiono o "słonym pocałunku" jako znaku "przeklętych dzieci", które wkrótce umierały na niezidentyfikowaną chorobę. Dziś wiemy, że to kluczowy objaw.
Zwiększone ryzyko odwodnienia: Na co uważać podczas upałów i gorączki?
W związku z nadmierną utratą soli wraz z potem, dzieci z mukowiscydozą są szczególnie narażone na odwodnienie. Ryzyko to wzrasta znacząco w czasie upałów, intensywnego wysiłku fizycznego (u starszych dzieci) lub podczas gorączki. Utrata dużej ilości chlorków i sodu może prowadzić do zaburzeń równowagi elektrolitowej, co jest stanem niebezpiecznym dla zdrowia. Dlatego tak ważne jest, aby w takich sytuacjach zwracać szczególną uwagę na nawodnienie dziecka i w razie potrzeby konsultować się z lekarzem.
Zauważyłem objawy co dalej? Ścieżka diagnostyczna krok po kroku
Jeśli zauważyłeś u swojego dziecka niepokojące objawy, które opisałam, naturalne jest, że zastanawiasz się, co dalej. Pamiętaj, że Twoja obserwacja jest niezwykle cenna, a szybka konsultacja medyczna to klucz do postawienia diagnozy i wdrożenia odpowiedniego leczenia. Oto, jak może wyglądać ścieżka diagnostyczna.
Do jakiego lekarza się udać i jak przygotować się do wizyty?
W pierwszej kolejności zawsze warto skonsultować się z pediatrą. To on, po zebraniu wywiadu i wstępnym badaniu, zdecyduje o dalszych krokach. Może skierować Was do specjalisty, takiego jak pulmonolog dziecięcy, gastroenterolog dziecięcy, a w niektórych przypadkach również genetyk. Przed wizytą warto przygotować sobie listę wszystkich zaobserwowanych objawów kiedy się pojawiły, jak często występują, jakie jest ich nasilenie. Dobrze jest również zanotować historię chorób w rodzinie, szczególnie jeśli występowały przypadki mukowiscydozy lub niewyjaśnionych problemów z płucami czy trawieniem.
Test potowy: Na czym polega „złoty standard” w diagnostyce?
Jeśli istnieje podejrzenie mukowiscydozy, lekarz najprawdopodobniej zleci wykonanie testu potowego, który jest uznawany za "złoty standard" w diagnostyce tej choroby. Badanie polega na stymulacji gruczołów potowych (zazwyczaj za pomocą specjalnego urządzenia, które aplikuje niewielki prąd elektryczny i substancję wywołującą pocenie się) i zebraniu niewielkiej próbki potu, najczęściej z przedramienia. Następnie w laboratorium oznacza się stężenie chlorków w pocie. Wynik powyżej 60 mmol/l jest zazwyczaj potwierdzeniem rozpoznania mukowiscydozy. Badanie jest bezbolesne i bezpieczne dla dziecka.Przeczytaj również: Nie przepłacaj za Pampersy! Jak kupować pieluchy taniej?
Rola badań genetycznych w potwierdzeniu diagnozy
Badania genetyczne odgrywają kluczową rolę w potwierdzeniu diagnozy mukowiscydozy, zwłaszcza w przypadkach, gdy test potowy daje niejednoznaczne wyniki lub gdy chcemy dokładnie określić typ mutacji. Pozwalają one na identyfikację konkretnych mutacji genu CFTR, które są odpowiedzialne za rozwój choroby. Znajomość mutacji jest ważna nie tylko dla potwierdzenia diagnozy, ale także dla planowania leczenia, ponieważ niektóre nowoczesne terapie są ukierunkowane na konkretne defekty genetyczne. Badanie genetyczne wykonuje się zazwyczaj z próbki krwi.

Diagnoza to początek drogi: Gdzie szukać wiarygodnych informacji i wsparcia?
Otrzymanie diagnozy mukowiscydozy może być trudnym i emocjonalnym momentem dla każdego rodzica. Chcę jednak podkreślić, że diagnoza, choć jest wyzwaniem, to przede wszystkim początek drogi do skutecznego leczenia i poprawy jakości życia Twojego dziecka. Dzięki wczesnemu rozpoznaniu i dostępowi do nowoczesnej medycyny, dzieci z mukowiscydozą mogą prowadzić aktywne i pełne życie.
Nie jesteś sam w tej drodze. Istnieje wiele źródeł wiarygodnych informacji i wsparcia. Przede wszystkim zawsze rozmawiaj z lekarzami specjalistami pulmonologami, gastroenterologami, dietetykami i fizjoterapeutami, którzy mają doświadczenie w leczeniu mukowiscydozy. Warto również szukać wsparcia w ośrodkach leczenia mukowiscydozy, które oferują kompleksową opiekę. W Polsce działają fundacje i stowarzyszenia pacjentów, takie jak Polskie Towarzystwo Mukowiscydozy, które dostarczają rzetelnych informacji, organizują wsparcie psychologiczne i pomagają w dostępie do leczenia. Dołączenie do grup wsparcia dla rodziców, zarówno online, jak i stacjonarnych, może również okazać się niezwykle cenne, pozwalając dzielić się doświadczeniami i czerpać siłę z wzajemnego zrozumienia.

